Thyroid Nodule Guideline ไทย | Thyroid – หน้า 3 – Thaiendocrine.Org
ก้อนใหญ่หรือมี local symptom bsternal goiter smetic ข้อควรระวัง ไม่ใช้ Thyroxin suppression ใน elderly หรือ ผู้ที่มี TSH< 1mu/l C:Nonpapable nodule Guideline for management (thyroid incidentaloma) เป็นก้อนไทรอยด์ที่พบโดยบังเอิญ:1:ถามประวัติครอบครัวและการฉายแสงมาก่อน หากมีให้ทำ US guide FNA:2:ขนาดมากกว่า 1. 5 cmหรือสงสัยCA ให้ทำ US guide FNA:3:ขนาดน้อยกว่า 1. 5 cm ให้ observe ทำ U/S ทุก 1-2 ปี Ref
ราชวิทยาลัยโสต ศอ นาสิกแพทย์แห่งประเทศไทย (RCOT)

ราชวิทยาลัยโสต ศอ นาสิกแพทย์แห่งประเทศไทย The Royal College of Otolaryngologists-Head and Neck Surgeons of Thailand สำนักงานราชวิทยาลัยโสต ศอ นาสิกแพทย์แห่งประเทศไทย ชั้น 10 อาคารเฉลิมพระบารมี 50 ปี ซอยศูนย์วิจัยถนนเพชรบุรีตัดใหม่ แขวงบางกะปิ เขตห้วยขวาง กรุงเทพฯ 10310 Tel: 083-893-9643 E-mail (President): E-mail (Secretary):
3 Reaspiration 6-12 mo แม้ ทำไปก็ยังไม่เปลี่ยนการรักษา เนื่องจาก 91% ได้ผลเหมือนเดิม 9%พบว่ามีการเปลี่ยนแปลงแต่ก็ยังเป็น benign สรุป นัด follow +- elthoxin treatment 2 Suspicious(follicular or malignant) 2. 1 สงสัย malignant ให้ผ่าตัด 2. 2 สงสัย follicular ส่ง TSH+ thyroid scan Follicular neoplasm (Euthyroid 75%, hyperthyroidism25%) การรักษาดูว่าเป็น cold หรือ hot nodule, functioning(normal uptake) nodule ตรวจ TSH ปกติ, 131I scan เป็น hot การรักษา โดยการผ่าตัด lobectomy+isthmusectomy +- frozen section nodule ตรวจ TSH ต่ำ, 131I scan เป็น hot nodule วินิจฉัยเป็น solitary toxic nodule การรักษา -มี 3 ทางเลือก a- 131 I ผลในระยะยาว 50% regression, 35% เป็น hypothyroid b- การผ่าตัด ทำ lobectomy+isthmusectomy ผลหลังผ่าตัด 20% มี postop. Hypothyroid c- percutaneous ethnal injectiond under U/S guide เป็น treatment of choice เมื่อ nodule<15ml ผล 90% cure สรุป follicular neoplasm: ส่วนใหญ่เป็น cold ดังนั้นหากผลเป็น follicular มักผ่าตัด, Hot(follow/rx) 3 Positive หรือ malignant: ผ่าตัด B: Multiple thyroid nodule Guideline for management อันดับแรกตรวจ TSH + FNA ดูผลที่ได้:1:malignant: ผ่าตัด:2:benign, TSH ปกติ:ขนาดเล็ก ไม่มีอาการอื่น: observation, medical Rx:3:benign, TSH ต่ำ(~toxic nodule): 131I uptakeน้อย เลือกผ่าตัด, uptake มากให้131I Rx การผ่าตัดเมื่อ lignancy 2. hyperthyroid(ผ่าหรือ131I Rx) 3.

- Soft power ของ ไทย online
- เปรียบเทียบSabina เสื้อชั้นใน (ไม่มีโครง) รุ่น Doomm Doomm รหัส SBA4136BK สีดำ | ผลิตภัณฑ์ฮาร์ด
- Thyroid nodule guideline ไทย vs
- ไบ ลา แดน ซ์ รายการทีวี
- แก้มร้องเพลง Let it go ประกอบ frozen เวอร์ชั่น eng
- RIVER HEAVEN | คอนโดใหม่ 2564-2565 / 2021-2022, รีวิว คอนโด, คอนโดเปิดใหม่, คอนโดพร้อมอยู่ , คอนโด ใกล้-ติด รถไฟฟ้า BTS, รถไฟฟ้าใต้ดิน MRT, คอนโดมือสอง คอนโดให้เช่า ซื้อ-ขายคอนโด เช่าคอนโด ตลาดคอนโด
- Thyroid nodule guideline ไทย blood test
- สาขาปราณบุรี ติดต่อแม็คโคร ดูสาขา makro ทั้งหมด - แม็คโคร
- Thyroid nodule guideline ไทย scan
2015 American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer เนื้อหากล่าวถึง การดูแลรักษาติดตามผุ้ป่วยที่มีก้อนต่อมไทรอยด์ การใช้อัลตราซาวน์มาช่วยในการเจาะเซลล์ไปตรวจทางเซลล์วิทยารวมถึงการการแปลผล การใช้ molecular markers ในการช่วยวินิจฉัยมะเร็ง การรักษามะเร็งไทรอยด์ การstaging การผ่าตัด การกลืนรังสีไอดอดีน ตลอดจนการใช้ยา levothyroxine หลังผ่าตัด เป็นต้น อ่านต่อ ไม่สามารถนำไปใช้อ้างอิงได้ แชร์บทความ
Thyroid nodules ก้อนที่ต่อมไทรอยด์: Specific approach แยกตามลักษณะ nodule A:Solitary thyroid nodule B:Multiple thyroid nodule C:Nonpapable nodule Link: Thyroid nodules:general approach Guideline for management A:Solitary thyroid nodule 1 st. อันดับแรกทำ FNAC: Fine needle aspiration cytology 2 nd. หาก Nondiagnostic ให้ repeat FNA 3 rd. หาก Nondiagnostic ให้ repeat FNA by ultrasound 4 th. หาก Nondiagnostic แยก 2 กรณี:1: cyst <4cm ให้ F/U, >4cm ผ่าตัด:2: Solid ผ่าตัด ผลการทำ FNA 1. Diagnostic 85%: benign75%:suspicious20%:Malignant5% ndiagnostic(inadequate) 15% Link: การทำ FNA และการแปลผล การรักษาตามผลตรวจ FNA ที่ได้ ดังนี้ 1 Negative หรือ benign Benign มี 3 ทางเลือก 1. 1 Observe อย่างเดียว หรือ try thyroxin suppression ใน premens female หรือ male ไม่เกิน 6-12 mo 1. 2 Thyroxin suppression แต่ ไม่ค่อยได้ผล 50% ที่มีขนาดลดลงได้เองโดยไม่ต้องให้ eltroxin ถ้าให้ long term thyroxin: จะพบ subclinical hyperthyroidism ได้ทำให้เกิด osteoporosis ใน postmens female และทำให้เกิด atrial fibrillation ได้ 1.
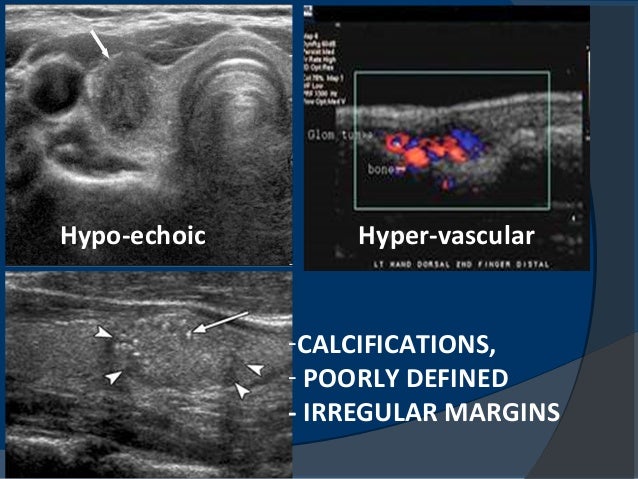
พบไม่บ่อย Granulomatous thyroiditis, Infection, Lymphoma Malignancy(medullary, anaplastic, matastatic) Classification เนื้องอก(Neoplasm)ที่ต่อมไทรอยด์ แบ่งตาม WHO Histologic classification 1988 ดังนี้ 1. Benign: adenoma (Follicular, Hϋrthle cell. ) 2. Malignant: 2. 1 Papillary carcinoma 2. 2 Follicular carcinoma 2. 3 Medullary carcinoma 2. 4 Undifferentiated (anaplastic) carcinoma 2. 5 Other Squamous cell carcinoma, Lymphoma. การประเมินโอกาสเป็นมะเร็ง ประวัติ และตรวจร่างกายเบื้องต้น ว่าก้อนนั้นมีโอกาสเป็นมะเร็งมากน้อยเพียงใด ดังนี้ ก. ประวัติที่มีโอกาสเป็นมะเร็งมากขึ้น 1. เพศชาย โอกาสเป็นมะเร็งมากกว่าเพศหญิง 2 เท่า 2. อายุ เพศหญิง< 20 ปี และ > 50 ปี เพศชาย> 40 ปี 3. ประวัติเคยได้รับการฉายแสงบริเวณศีรษะและคอ ในวัยเด็กหรือวัยรุ่นพบว่าการฉายแสงขนาดต่ำ (< 2000 cGy) จะเพิ่มความเสี่ยงต่อการเกิดมะเร็งมากขึ้น 4. ประวัติครอบครัวเป็นมะเร็งไทรอยด์ชนิด Medullary CA อาจถ่ายทอดแบบ AD, 6% papillary ca มีประวัติในครอบครัว ข. การตรวจร่างกาย 1. ต่อมน้ำเหลืองบริเวณคอโต(regional lymphnode) 2. เสียงแหบ(focal invasion) 3.